Auf dieser Seite können Patient*innen von mir, die an Covid-19 erkrankt sind, ihre Vitalparameter eintragen und an mich übermitteln. (Dies ist ein Angebot für diejenigen, die keine Möglichkeit haben die pdf-Datei auszudrucken und mir per email ausgefüllt zurückzuschicken)
Behandlung von COVID-19
Behandlung von COVID-19… …geht das überhaupt? Welche Mittel werden empfohlen? Welche Mittel sind verfügbar? Und welche Evidenz gibt es dafür? Ich rede hier nicht von Remdesivir und anderen teuren Mitteln, die in diversen Kliniken eingesetzt werden. Ich rede vom ambulanten Bereich, von meinen Patienten, die zuhause in Quarantäne sitzen müssen, häufig in großer Verunsicherung, “ob es sie nun auch trifft”, “ob sie es auch überstehen werden”.
Vorbemerkung Nr. 1
Was ich hier schreibe ist meine persönliche, nach besten Gewissen recherchierte, ärztliche Überzeugung. Es stellt keine allgemeine Handlungsempfehlung dar, sondern jeder individuelle Fall muss von dem behandelnden Arzt abgewogen werden. Ihr Hausarzt kennt Sie am Besten. Deswegen: Fragen Sie Ihren Arzt! (Dafür ist er wirklich da und auch geeignet.) Behandeln Sie sich nicht einfach selber.
Vorbemerkung Nr.2
Die allermeisten Fälle von COVID-19 verlaufen milde. Einige Fälle verlaufen schwerwiegend, und prozentual gesehen sehr wenige verlaufen tödlich. Die allermeisten Fälle verlaufen sogar ohne eine besondere Behandlung milde. Meine Meinung ist, dass im Falle einer bestätigten Infektion trotzdem eine Behandlung sinnvoll ist, nämlich um einen schwerwiegenden Verlauf zu verhindern.
Vorbemerkung Nr. 3
Stand heute (1.11.2020) gibt es für den ambulanten Bereich keine offiziellen, leitlinienbasierten Therapie-Empfehlungen (www.deximed.de, www.degam.de). Im Klartext bedeutet das: bei ambulanten COVID-19 Erkrankungen wird nur symptomatisch behandelt (also Fiebersenkung durch Paracetamol). Aus meiner Sicht ist das falsch, denn der frühzeitige Einsatz der unten erläuterten Medikamente kann schwere Verläufe verhindern und dazu beitragen, dass weniger Patienten hospitalisiert werden und auch weniger sterben müssen.
Medikationsempfehlung für meine ambulanten Patienten
Patienten mit COVID-19-Erkrankung, also bestätigter SARS-CoV-2 Infektion und Symptomen, erhalten von mir (Stand Oktober 2020) eine medikamentöse Behandlung mit hochdosiertem Zink, Quercetin, Bromhexin, einem Antibiotikum (meist Azithromycin, bei Kontraindikationen ein anderes), Vitamin D3, Vitamin C und Antithrombosespritzen. Der von mir verwendete Medikamentenplan ist beispielhaft hier einsehbar [1]. BITTE KEINE Selbstmedikation, sondern Rücksprache mit dem Arzt!
Prophylaktische Medikation für enge Kontaktpersonen
Wer sehr engen Kontakt mit erkrankten COVID-19 Patienten hat, und möglicherweise auch diverse Vorerkrankungen hat, dem empfehle ich eine vorbeugende Medikation mit den gleichen Mitteln wie oben, nur in niedrigerer Dosierung und zunächst ohne Antibiotikum und ohne Heparin. Ein Beispielplan ist hier einsehbar. [2]
Ambulant verfügbare, gut verträgliche und tatsächlich wirksame Mittel gegen COVID-19
In der ambulanten Versorgung von COVID-19 Fällen kommt meiner Ansicht nach dem Zink eine hohe Bedeutung zu. Allerdings wirkt Zink alleine nicht so gut, wie in Kombination mit 2-3 anderen Mitteln. Vor allem kann durch die zusätzliche Gabe entweder von Quercetin oder Hydroxychloroquin die zelluläre Aufnahme von Zink verbessert werden. Ein ziemlich gutes Handlungsschema ist das Mccullough-Protokoll, https://pubmed.ncbi.nlm.nih.gov/32771461/ [3] und hier ist ein schönes Schaubild der Wirkmechanismen von Quercetin, Bromhexin und HCQ.
Zink
- Zink wird schon seit vielen Jahren eingesetzt gegen virale Erkältungsinfekte um das Immunsystem zu unterstützen.
- Es gibt eine Cochrane-Analyse [4], derzufolge Zink die Dauer und Schwere von Erkältungsinfekten verringern kann.
- !!! Zink hemmt die Polymerase des Coronavirus !!! [5]
- Wichtig ist, zusätzlich ein Ionophor für Zink einzusetzen, um die intrazelluläre Aufnahme von Zink zu verbessern. Ionophore Wirkung für Zink haben z.B. Quercetin [7] und HCQ [10], siehe unten.
- Zink wird allen COVID-19 Patienten nach dem Mccullough-Protokoll in hoher Dosierung gegeben. [3]
https://pubmed.ncbi.nlm.nih.gov/32771461/ - Im ambulanten/hausärztlichen Bereich wurde eine
- warum sollte man dann Zink nicht einsetzen?
Einzige Einschränkung: über einen längeren Zeitraum eingenommen, führt Zink zu einem Kupfermangel.
Quercetin
- Quercetin ist ein sekundärer Pflanzenstoff, der gut verträglich ist
- Quercetin hat selber eine hemmende Wirkung auf SARS-CoV-2 (über Cathepsin-inhibierende Wirkung) [6]
- Quercetin verbessert ausserdem die Aufnahme von Zink in die menschlichen Zellen, und damit die Wirksamkeit von Zink [7]
Bromhexin
- Bromhexin ist ein recht altes schleimlösendes Hustenmittel, pharmakologisch gesehen der “Vorgänger von Ambroxol”
- interessanter Weise hat Bromhexin selbst eine Wirkung gegen SARS-CoV-2 [6]
- und es ist (noch) sehr günstig in Deutschland verfügbar (50 Tbl. für weniger als 5 Euro)
Vitamin D
- Über den Nutzen von Vitamin-D-Supplementierung wird in der Medizin-Welt sehr unterschiedlich diskutiert. Ich gehöre zu denjenigen, die eine gute ausreichende Versorgung mit Vitamin D einem Mangel vorziehen, gerade in der dunklen Jahreszeit
- Vitamin D in einer Dosierung von 3000-4000 I.E. pro Tag als Erwachsener entspricht der Grenze des Tolerable Upper Intake Level (maximal tägliche Gesamtzufuhr), also eine Dosierung, bei der keine schädlichen Auswirkungen beobachtet werden.
- Meine Argumentation kann so auf den Punkt gebracht werden: In der dunklen Jahreszeit tritt bei vielen Menschen in unseren Breitengraden ein Vitamin-D-Mangel auf, warum sollte man nicht wenigsten dann den Mangel substituieren, wenn es nicht schadet, sondern wahrscheinlich eher nutzt? Man kann mit Vitamin D nicht alles heilen, aber wegen seiner vielfältigen Wirkungsweise in unserem Körper, gerade auch auf das Immunsystem, sollte man meiner Meinung nach nicht darauf verzichten.
- Eine beispielhafte Publikation, die sich mit der Evidenz von Vitamin-D-Supplementation zur Risikoreduzierung von Influenza und COVID-19 auseinandersetzt findet sich bei Grant et al. 04/2020: https://pubmed.ncbi.nlm.nih.gov/32252338/ [8]
- (Update 19.12.2020)
Bisher noch im Preprint-Stadium dafür aber mit sehr großer Probandenanzahl (52.405 Infizierte und 524.050 Kontroll-Individuen) zeigt eine israelische retrospektive Analyse eine signifikante Korrelation zwischen Vitamin-D-Mangel und schwerem COVID-19-Verlauf. [13] - (Update 19.12.2020)
Bisher sind mir zwei kleinere Interventionsstudien aus Spanien und Frankreich bekannt, in denen infizierten Altenheimbewohnern bei Diagnosestellung noch schnell eine hohe Dosis Vitamin D gegeben wurde und dadurch die Mortalität gesenkt werden konnte. [14] [15]
Vitamin C
- Vitamin C wird sehr schnell von unserem Körper ausgeschieden, weshalb es erforderlich ist, 3 x 1-2 g pro Tag einzunehmen, um ausreichende Wirkspiegel bei oraler Aufnahme zu erzielen (Gröber, Uwe: Mikronährstoffe, Stuttgart 2011, Seite 115)
Niedermolekulares Heparin
- Eine der problematischen Komplikationen im Verlauf der COVID-19 Erkrankung sind Lungenembolien. Deshalb wurde schon früh der prophylaktische, supportive Einsatz von Heparin, [3], [9] oder NMH, empfohlen.
Azithromycin
- Es gibt mehrere Studien und Berichte, dass der Einsatz von Azithromycin, meist in Kombination mit HCQ und Zink die Letalität bei COVID-19-Erkrankten [10] senkt.
- Vermutet wird eine Verhinderung, oder Behandlung möglicher bakterieller Superinfektionen
- Beachten muss man allerdings das Arrhythmiepotenzial wegen der QT-Zeit-verlängernden Wirkung von Azithromycin, insbesondere wenn bereits andere QT-Zeit-verlängernde Medikamente im Einsatz sind wie u.a. diverse Psychopharmaka. Deswegen kommt bei mir in solchen Fällen manchmal ein anderes Antibiotikum zum Einsatz.
Hydroxychloroquin (HCQ)
- Aus meiner Sicht wäre HCQ in der Standard-Dosierung von 2×200 mg am Tag ein sehr sinnvolles Mittel, weil es eine Menge Berichte gibt, welche die Wirksamkeit zusammen mit Zink und Azithromycin [11] zeigen.
- HCQ hat zwei wichtige Kontraindikationen, die beachtet werden müssen
- Favismus (G6PDH-Mangel), mit der Gefahr einer hämolytischer Krise. (Anmerkung: Die G6PDH-Aktivität kann in unserem Labor in Gelsenkirchen für weniger als 10 Euro bestimmt werden, und dann ist man auf der sicheren Seite)
- QT-Zeit-Verlängerung
Wobei eine große Studie die Sicherheit von HCQ bezüglich der QT-Zeit zeigen konnte. Ich persönlich wäre bei anderen QT-Zeit verlängernden Medikamenten zurückhaltend.
- Und es gab zu dem Einsatz von HCQ hoch emotionale Kontroversen im Rahmen der sogenannten RECOVERY-Studie und SOLIDARITY-Studie, die wegen erhöhter Letalität abgebrochen werden mussten. Dieses warf ein schlechtes Licht auf HCQ, obwohl es in diesen Studien extrem überdosiert gegeben wurde [12], und wenn man toxische Dosen verabreicht, dann erhält man auch toxische oder letale Wirkungen.
- Allerdings ist in Deutschland der Einsatz von HCQ per Erlass durch das Bundesgesundheitsministerium beschränkt auf rheumatische Erkrankungen. Kein Kommentar.
Dexamethason, Prednisolon
- wegen der überschießenden Immunreaktion bei einigen COVID-19 Patienten scheint der Einsatz von Corticosteroiden in manchen Fällen nützlich zu sein.
Omega-3 Fettsäuren
- upadte Mai 2021: für Omega-3-Fettsäuren gibt es auch positive Berichte, weshalb sowohl eine Prophylaxe als auch im Fall einer Erkrankung die Behandlung damit sinnvoll erscheint.
Lysin
- update Mai 2021: Die Aminosäure Lysin scheint ebenfalls Heilungschancen zu verbessern. Das Thema ist allerdings etwas anspruchsvoller, weil die richtige Dosierung und Kombination mit anderen Aminosäuren wichtig ist.
Abschließende Bemerkung: diese Überlegungen stellen den Stand von Ende Oktober 2020 dar (update Mai 2021). Jede Leserin und jeder Leser wird gebeten, sich eingeständig über den aktuellen Wissensstand zu informieren. Eine frei zugängliche gute Übersicht mit sehr vielen Referenzen findet sich hier: https://swprs.org/zur-behandlung-von-covid-19/ Vielleicht werden die offiziellen Leitlinien in Deutschland demnächst auch das eine oder andere Mittel für den ambulanten Bereich empfehlen: www.deximed.de, www.degam.de
Quellen-Angaben
[1] Springer, Christian: Beispiel Medikationsplan ambulant COVID-19 https://app.box.com/s/dbppsuu5hhl3wntxtdjmkvv04azfvy58
[2] Springer, Christian: Beispiel Medikationsplan Prophylaxe bei engem Kontakt zu COVID-19 https://app.box.com/s/l0i0dhx7rf7fynnfrz1cxh4m648lgwwq
[3] Mcculloug Peter A: Pathophysiological Basis and Rationale for Early Outpatient Treatment of SARS-CoV-2 (COVID-19) Infection, Am J Med 2020 Aug https://pubmed.ncbi.nlm.nih.gov/32771461/
[4] Singh M, Das RR.: Zinc for the common cold, Cochrane Database Syst Rev. 2015 Apr 30 https://pubmed.ncbi.nlm.nih.gov/23775705/
[5] te Velthuis Aartjan J.W. et al.: Zn2+ Inhibits Coronavirus and Arterivirus RNA Polymerase Activity In Vitro and Zinc Ionophores Block the Replication of These Viruses in Cell Culture, PLoS Pathog. 2010 Nov; 6(11), https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2973827/
[6] Depfenhart M et al.: Potential new treatment strategies for COVID-19: is there a role for bromhexine as add-on therapy? Intern Emerg Med. 2020 May 26 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7249615/figure/Fig3/
[7] Dabbagh-Bazarbachi Hussam et al: Zinc Ionophore Activity of Quercetin and Epigallocatechin-gallate: From Hepa 1-6 Cells to a Liposome Model. J. Agric. Food Chem. 2014, https://pubs.acs.org/doi/10.1021/jf5014633
[8] Grant William B. et al.: Evidence that Vitamin D Supplementation Could Reduce Risk of Influenza and COVID-19 Infections and Deaths. Nutrients 2020 Apr 2 https://pubmed.ncbi.nlm.nih.gov/32252338/
[9] Crystal Phend C.: Anticoagulation Guidance Emerging for Severe COVID-19 – Pragmatic choices dominate as guidelines are shaping up. MedPage Today April 8, 2020 https://www.medpagetoday.com/infectiousdisease/covid19/85865
[10] Carlucci Philip et al.: Zinc sulfate in combination with a zinc ionophore may improve outcomes in hospitalized COVID-19 patients. Journal of Medical Microbiology 2020. https://www.microbiologyresearch.org/content/journal/jmm/10.1099/jmm.0.001250
[11] Derwand Roland et al.: COVID-19 outpatients: early risk-stratified treatment with zinc plus low-dose hydroxychloroquine and azithromycin: a retrospective case series study. International Journal of Antimicrobial Agents, Available online 26 October 2020 https://www.sciencedirect.com/science/article/pii/S0924857920304258
jetzt auch bei pubmed: Int J Antimicrob Agents. 2020 Dec;56(6) Epub 2020 Oct 26. https://pubmed.ncbi.nlm.nih.gov/33122096/
[12] FranceSoir 25.06.2020: Oxford, Recovery et Solidarity : Overdosage in two clinical trials with acts considered criminal? http://www.francesoir.fr/politique-monde/oxford-recovery-et-solidarity-overdosage-two-clinical-trials-acts-considered
[13] Israel A, et al.: (Sept2020) The link between vitamin D deficiency and Covid-19 in a large population. Posted September 07, 2020 doi: https://doi.org/10.1101/2020.09.04.20188268
[14] Entrenas Castillo, Marta et al. (Okt 2020): “Effect of calcifediol treatment and best available therapy versus best available therapy on intensive care unit admission and mortality among patients hospitalized for COVID-19: A pilot randomized clinical study”
J Steroid Biochem Mol Biol. 2020 Oct; 203: 105751.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7456194/
[15] Annweiler, Gaëlle et al. (Nov2020): Vitamin D Supplementation Associated to Better Survival in Hospitalized Frail Elderly COVID-19 Patients: The GERIA-COVID Quasi-Experimental Study. Nutrients. 2020 Nov; 12(11): 3377. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7693938/
hier bekam die Interventionsgruppe entweder alle 2-3 Monate 80.000 I.E. Vitamin D3, oder direkt nach Diagnosestellung eine Bolusgabe von 80.000 I.E. VD3.
Hintergrundimmunität gegen SARS-CoV-2
Kurzüberblick über die zitierten Studien
- Braun et al. 34% zelluläre Kreuzreaktivität bei COVID-19 naiven Probanden. April 2020 (Preprint)
- Grifoni et al. 40-60% zelluläre Kreuzreaktivität bei COVID-19 naiven Probanden, Juni 2020 PMID: 32473127
Update 19.8.2020
- Nelde et al. 81% zelluläre Kreuzreaktivität bei COVID-19 naiven Probanden, Juni 2020 (Preprint)
Siehe auch Artikel im Deutschen Ärzteblatt: https://www.aerzteblatt.de/nachrichten/115217/T-Zellen-gegen-saisonale-Coronaviren-erkennen-auch-SARS-CoV-2
Wie viele Menschen in Deutschland sind eventuell schon immun gegen das neue Corona-Virus SARS-CoV-2?
Um diese Frage zu beantworten wurde Anfang April vom Robert-Koch-Institut die Durchführung von drei großen Antikörper-Studien angekündigt. Leider findet man bis heute (26. Mai 2020) im Internet jedoch bis auf die Ankündigung in der Pressemitteilung keine weiteren Informationen zu diesen Studien, obwohl für die Blutspender-Untersuchung erste Ergebnisse bereits für “Anfang Mai” in Aussicht gestellt wurden.
Deshalb sind wir – vorerst noch – auf andere, bisher bereits durchgeführte Untersuchungen angewiesen.
Antikörperstudien
Die erste und bisher einzige in Deutschland durchgeführte Studie, ist die Heinsberg-Studie unter der Leitung des Virologen Streeck. Dort wurde bei 15,5% der 919 untersuchten Menschen aus der Gemeinde Gangelt eine Infektion mit dem SAVS-CoV-2 Virus nachgewiesen. Diese Anzahl war 5-fach höher als die positiven PCR-Tests in Gangelt vermuten ließen, weil auch Antikörper gegen das SARS-CoV-2 Virus untersucht wurden. Es wurde zusätzlich noch ein Korrektur-Faktor eingesetzt, der sich durch die unterschiedlichen positiven PCR-Test-Raten der Studienpopulation (2,39%) und der amtlichen PCR-Test-Raten (3,08%) ergab, sodass die korrigierte Infektionsrate sogar bei 19.98% lag.
Diese Antikörper-Untersuchungen zeigen bei positiven Personen einen direkten Kontakt mit dem neuen Corona-Virus an. Sie lassen also eine “direkte Immunität” vermuten. (zwar streiten sich die Geister wie lange die Immunität anhält, aber das ist hier nicht das Thema, vielleicht später dazu mehr).
Jetzt kommen wir zu dem Thema Hintergrundimmunitiät. Mit diesem Begriff wird beschrieben, dass das Immunsystem von Menschen teilweise neue Erreger trotzdem erkennt, weil die neuen Erreger Eigenschaften besitzen, das Immunsystem schon bei anderen, ähnlichen Erregern kennengelernt hatte und deshalb kreuzreagiert. Hintergrundimmunität und Kreuzimmunität sind also ähnliche Begriffe.
Zelluläre Immunität (T-Zellen)
Von der Arbeitsgruppe um Prof. Drosten wurde Ende April eine Studie vorgestellt, wo nicht nur Antikörper gegen das SARS-CoV-2 Virus untersucht wurden, sondern auch andere Abwehrmechanismen des Körpers, nämlich sogenannte T-Zellen (weiße Blutkörperchen). Die vollständige Studie ist hier nachzulesen. Erstaunlicher Weise fand man hier bei ca. 1/3 der Personen, die nicht mit SARS-CoV-2 infiziert waren T-Zellen, die trotzdem gegen dieses Virus aktiv waren. Erklärt wird dies durch die anderen Corona-Viren (schon seit vielen Jahren in unserer Bevölkerung zirkulierende “Erkältungsviren”), die Struktur-Ähnlichkeiten mit dem neuen SARS-CoV-2-Virus haben. Gegen diese anderen Corona-Viren haben 1/3 der getesteten wirksame Abwehrzellen, die ebenfalls auch gegen das neue SARS-CoV-2 Virus wirksam sind. Daher wird an dieser Stelle von einer möglichen “Hintergrundimmunität” in der Bevölkerung gesprochen.
Eine andere Arbeitsgruppe aus den USA (La Jolla Institute) kommt sogar zu dem Ergebnis, dass 40-60% der nicht bisher von SARS-CoV-2 betroffenen Menschen CD4-positive T-Zellen besitzen, die trotzdem gegen das neue Corona-Virus wirksam sind, (Kreuzreaktivität).
Nachtrag (27.5.2020): weitere Informationen zu T-Zell und Memory-B-Zell Immunität bei COVID-19
Eine sehr schöne – auch grafische – Erklärung der T-Zell und B-Zell Analyse im Zusammenhang mit COVID-19 findet man hier, unter dem schönen Titel: Don’t forget about T cells and memory B cells when studying COVID-19 Dort werden auch größere Studien zu genau dieser Thematik erwähnt, die beispielsweise in Frankreich in Zusammenarbeit mit Cecil Czerkinsky (INSERM, CNRS, Université de la Côte d’Azur) aktuell laufen. Auf diese Ergebnisse bin ich persönlich sehr gespannt.
These: Prozentuale Intensiv-Belegung als zuverlässigster Indikator des Pandemiegeschehens
Als zu Beginn der Pandemiewelle Ende Februar in Deutschland alle Augen auf die exponentiell steigenden kumulierten Fallzahlen der Corona-Infizierten schauten, da musste man Angst haben, dass unser Gesundheitswesen ebenso schlimm überlastet werden würde wie in Italien. Es kam aber anders. Die maximale Belastung deutscher Intensivstationen wurde in der 15./16. Kalenderwoche, ca. um den 12. April herum erreicht, und zwar mit einem Anteil von 12,6 Prozent Corona-Patienten in deutschen Intensivbetten. Von Überlastung des deutschen Gesundheitssystems keine Spur. Zu diesem Ergebnis kommt meine Intensiv-Belegungsanalyse, die in unregelmäßigen Abständen von mir händisch aktualisiert wird.
Unsichere Parameter “Fallzahlen”, Sterblichkeit
Ob die Lockdown-Maßnahmen der Regierung oder andere Umstände dafür verantwortlich sind, darüber streiten sich die Gelehrten. Ich habe mich intensiv mit der Thematik beschäftigt, schon allein aus dem Grund, um abschätzen zu können, wie groß die Gefahr für mich und meine Mitarbeiter in der Praxis sein könnte. Und es war von Anfang an ziemlich schnell klar, dass die “Fallzahlen” gemessen an den Test-Positiven durch PCR-Analyse des Rachenabstrichs kein sicheres Maß sein konnten, auch wenn die ganze Welt wie gebannt darauf schaute. (Die Kritikpunkte an dieser Methode werde ich vielleicht an anderer Stelle erläutern, hier kurz nur stichwortartig: krass unterschiedliche Fallzahlen in unterschiedlichen Ländern, kurzes Zeitfenster für positive Messung, häufig mehrfach falsch-negative Tests bei ein und der selben Person, fehlende Validierung, etc.) Die Sterblichkeitsrate konnte ebenso wenig als verlässliches Maß herangezogen werden, weil hier offensichtlich die Unterschiede zwischen Ländern wie Deutschland und beispielsweise Italien krass auseinander gingen, und weil, aus welchen Gründen auch immer, es versäumt oder darauf verzichtet wurde, zu unterscheiden, ob jemand an oder mit Corona verstorben war. (Hierzu vielleicht später an anderer Stelle auch mehr)
Bisher keine seroepidemiologischen Daten
Ich hätte mir so sehr gewünscht, dass von offizieller Stelle frühzeitig Seroprävalenz-Untersuchungen durchgeführt worden wären, wie es in der Heinsbergstudie durch Streeck et al. geschah. Leider ist es mir vollkommen unverständlich, wie die Verantwortlichen diese einfache Art von Untersuchung bis zum heutigen Zeitpunkt versäumt haben. Es mutet fahrlässig an, beinahe absichtlich, verstehen kann ich diesen Verzicht auf so wichtige Informationen nicht. Die Bestimmung der Seroprävalenz wäre ein äußert wichtiger Zusatzparameter für die Einschätzung des Pandemiegeschehens, weil daraus Hinweise für die Dunkelziffer abgeleitet werden könnten, ebenso Hinweise für den Durchseuchungsgrad und damit Hinweise für die Chancen auf Ausbildung einer Herdenimmunität in der Bevölkerung. Immerhin, am 9. April gab es vom Robert-Koch-Institut eine Pressemitteilung, in der drei große Studien angekündigt wurden, in denen solche Antikörper-Untersuchungen durchgeführt werden sollen. Bis heute (8. Mai 2020) habe ich nichts mehr dazu irgendwo gelesen. Eigentlich heißt es dort, dass erste Ergebnisse Anfang Mai zu erwarten seien, jedenfalls was die “Serologische Untersuchung an Blutspendern in Deutschland” betrifft.
Prozentuale Intensiv-Belegung
Aus diesem Frust heraus, aus dem eklatanten Mangel an zuverlässigen und belastbaren Daten, habe ich nach anderen Indikatoren gesucht und bin dankenswerter Weise auf das Intensivregister Deutschland gestoßen (www.divi.de). Dort konnten sich zunächst freiwillig, später verpflichtend, alle Krankenhäuser Deutschlands registrieren und ihre freien bzw. mit Corona-Patienten belegten Intensivbetten melden. Zu Beginn war die Anzahl gemeldeter Intensivbetten mit 12.000 noch ziemlich klein (deutlich weniger als für Deutschland aus älteren Zahlen bekannt, quasi die Hälfte) aber im Laufe der folgenden Wochen kamen immer mehr Kliniken dazu, so dass ungefähr ab der zweiten Aprilhälfte die zu erwartenden 26.000 Intensivbetten registriert waren, es wurden sogar noch mehr, ca. 32.000 (möglicherweise durch Schaffung zusätzlicher Kapazitäten in den Kliniken, oder ist 30.000 die reguläre Zahl? Diese Frage kann ich ohne weitere Recherche spontan nicht beantworten) Und die Zahl der Corona-Patienten auf deutschen Intensivstationen? Sie stieg in absoluten Zahlen von 939 am 27. März auf maximal 2908 am 21. April und sank danach kontinuierlich auf aktuell 1712 am 8. Mai. Dabei muss berücksichtigt werden, dass die Anzahl der meldenden Kliniken erst in der 2. Aprilhälfte vollständig war. Deshalb habe ich mir die Mühe gemacht, den prozentualen Anteil der Corona-Patienten an allen verfügbaren Intensivbetten zu errechnen. Denn auf diese Kennzahl kommt es an, wenn man die Frage beantworten will ob unser Gesundheitssystem durch das neue Coronavirus SARS-CoV-2 zusammenbricht. Das es in dieser Pandemiewelle nicht zusammengebrochen ist kann man an den Zahlen deutlich sehen. Noch etwas kann man an diesen Zahlen mit etwas Einschränkung indirekt sehen: Die Dynamik der Gesamtzahl der schweren Krankheitsverläufe von COVID-19. Im Fach-Sprachgebrauch gibt es diese Kennzahl nicht, aber ich schlage sie einfach mal vor. Das Robert-Koch-Institut hat ja schließlich mit dem “Nowcasting” auch neue Begriffe definiert. Und leider gibt es keine genaueren Daten, aus denen man den exakten “Anteil der Hospitalisierten, die auf ITS behandelt wurden” Das RKI nennt in seinem Steckbrief zu COVID-19 mangels brauchbarer Daten hier Zahlen von Ende März.
Definition einer neuen Kenngröße
Auf Grund der oben beschriebenen mangelhaften epidemiologischen Daten in Deutschland bleibt mir keine andere Wahl als diese Definition einer neuen Kenngröße vorzuschlagen:
Die prozentuale Intensivbettenbelegung mit Coronapatienten beschreibt die Dynamik der Gesamtzahl der schweren Krankheitsverläufe von COVID-19.
Und diese Dynamik lässt den Rückschluss zu dass die Pandemie-Welle in Deutschland beherrschbare Ausmaße hatte. Wenn dazu jetzt noch die angekündigten Seroepidemiologischen Untersuchungsergebnisse hinzukommen, kann abschließend geklärt werden, wie gefährlich “Corona” ist. Und für die weitere Beobachtung im Jahresverlauf bietet diese Kennzahl, wie ich finde, die zuverlässigste Einschätzung einer etwaigen neuen Infektionswelle.
Corona: Prozentuale Intensivbetten-Belegung
Wie viele Intensivbetten sind mit Corona Patienten belegt? Viel mehr noch die Frage, wie groß ist der Anteil der Corona-Patienten? Drohen uns italienische Zustände? Stand 28. Mai 2020 sind 4,3% der deutschen Intensivbetten mit Corona-Patienten belegt
Atemschutz-Ersatz
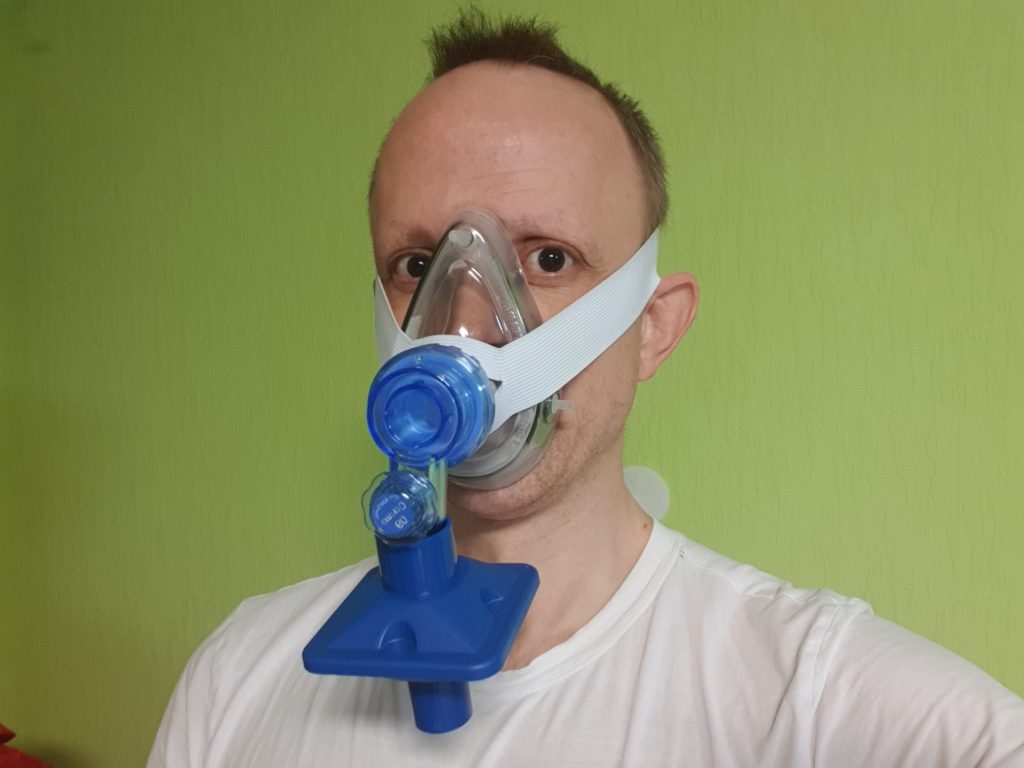

Herausforderung: Knappheit von FFP2/FFP3 Atemschutz
Wegen der aktuellen Knappheit von FFP2 oder FFP3 Masken in der Corona-Virus-Situation wäre zu überlegen, ob nicht alternative Masken hergestellt werden könnten.
Verfügbarkeit:
Eine PVC-Beatmungsmaske hat jede Praxis in ihrem Notfallkoffer. Bei meinem Praxis-Bedarfhändler sind diese Masken auch noch ohne Engpass lieferbar, in Krankenhäusern müssten eigentlich noch sehr viel größere Vorräte vorhanden sein.
Nutzbarkeit:
auf das kurze Rohrstück, wo normalerweise der Ambu-Beutel aufgesetzt wird, muss lediglich ein Filter angebracht werden, (z.b. aus vorhandenen FFP2-Masken ausgeschnittene Stücke) Oder noch besser: wie ein anästhesiologischer Kollege vorschlug: handelsübliche Atemfilter. Diese Atemfilter passen exakt auf das Rohrstück der Maske. Wer eine Spirometrie in der Praxis betreibt, der besitzt dafür vermutlich auch Bakterien-/Viren-Filter (bei mir von Vitalograph). Das dortige Rohrstück passt zwar nicht exakt, kann aber mit Silikon- oder Gummischlauch dicht aufgesetzt werden.
Wiederverwendbarkeit:
Die PVC-Masken lassen sich bestimmt desinfizieren. Wenn man etwas teurere Silikonmasken nimmt, dann kann man diese sogar autoklavieren.
Einziges Problem Ausatmen, Kondenswasser:
Das Ausatmen müsste über die Seitenränder oder rückwärts durch den Filter geschehen (Nachteil). Man könnte das Ventil zwischenschalten, welches zwischen Ambubeutel und Beatmungsmaske gesteckt wird.
Haftungsausschluss
Diese Überlegungen sind als Beitrag und Lösungsvorschlag in der aktuellen Corona-Virus-Situation zu verstehen (März 2020). Es handelt sich keinesfalls um offizielle Handlungsempfehlungen. Dafür ist das RKI zuständig. Daher wird von mir keinerlei Haftung übernommen, die Nutzung dieser Information erfolgt auf eigene Verantwortung der Leser*innen.
Nachtrag: Hinweise zu den Beatmungsfiltern und Abdichtung der Rohrverbindung
Den Bakterien/Virenfilter (3) kann man von der Spirometrie nehmen, die Anästhesisten haben auch extra Atemfilter (etwa in dieser Art: https://de.intersurgical.com/produkte/atemwegsmanagement/beatmungsfilter)
Ich selber habe hier die Bakterien/Virenfilter bestellt:
https://vitalograph.de/products/mouthpieces_filters.php
Man muss nur die beiden Rohrstücke von Ventil und Filter mit Gummidichtung, z.B. von tesamoll abdichten
https://www.tesa.com/de-de/buero-und-zuhause/tesamoll-standard-i-profil.html
Corona-Virus Hinweise zum Verhalten
Aktueller Hinweis zur Corona-Virus-Erkrankung und zur Grippe-Saison:
-> Bitte rufen Sie immer vorher an!
-> Bei Grippe-Symptomen nicht einfach so in die Praxis kommen!
… Unser Terminsystem funktioniert gerade hier sehr gut!
-> Bitte Händehygiene beachten, -> siehe Anleitung
-> Husten-Nies-Etikette beachten, -> siehe Anleitung
-> Desinfektionsmittel-Spender benutzen. (direkt im Eingangsbereich)
-> Bitte husten oder niesen Sie in ein Taschentuch oder in die Ellenbeuge!
Ich bedanke mich für Ihr Verständnis und Ihre Kooperation.
Tipps zur Hygiene bei Corona Covid-19 und Grippe etc.
Nicht nur in der aktuellen Corona-Virus-Situation sondern auch in der Grippe-Saison und überhaupt ist es nützlich auf die Hygiene besonders der Hände zu achten.
- Husten- und Nies-Etikette
-> sich zur Seite drehen, wegdrehen
-> in Taschentuch husten (nicht in die Hände)
-> wenn kein Taschentuch vorhanden, dann in die Ellenbeuge - gute Händehygiene
-> nie ohne Händwaschen etwas essen, auch kein Bonbon, auch keine Schokolade, auch nicht mit den Fingern ins Gesicht
-> Desinfektionsmittel-Spender nutzen (in unserer Praxis im Eingangsbereich!) …besser noch als Hände waschen, wenn man es richtig durchführt
-> Hände mit Seife waschen, 30 Sek. lang einseifen - Abstand zu Erkrankten (etwa 1 bis 2 Meter) einhalten, bitte auch zum Schutz unseres Personals Abstand am Empfanstresen halten.
Danke!
